Симптомы и лечение нейродермита у взрослых и детей

Нейродермит – воспалительное заболевание кожи неврогенной и аллергической природы, поражающее людей разного возраста. Из этой статьи вы узнаете все о том, что такое нейродермит, каковы симптомы и лечение данного заболевания, признаки развития и причины возникновения болезни.
Что за болезнь
Примечательно, что нейродермит исключен из современной классификации болезней по МКБ. Данное заболевание заменено на атопический дерматит.
Из названия патологии видно, что ее причины кроются одновременно в проблемах двух сфер: нервной системы и кожи. Такой диагноз обнаруживается как у мужчин, так и у женщин. Статистика показывает, что у детей и подростков болезнь возникает чаще, чем у взрослых.
Обратите внимание
Нейродермит выражается в формировании мокнущих высыпаний по телу, локализующихся в разных местах. На последующих стадиях патологии образуются корочки и уплотнения кожного покрова в разных местах.
Важно! Если взрослые заметили у ребенка схожие образования, важно обратиться к врачу, так как если болезнь не лечить, может измениться рельеф кожи и возникнуть другие последствия.
Причины развития заболевания
Чтобы успешно вылечить нейродермит, необходимо разобраться, каковы причины возникновения заболевания и влияние каких факторов стоит исключить, чтобы снизить вероятность обострений и прогресса болезни.
К основным причинам нейродермита относят:
- генетическую предрасположенность;
- длительные эмоциональные проблемы, депрессии, стрессы;
- внешнее воздействие высокой запыленности или вредных веществ из окружающей среды;
- нестабильный график жизни с нарушением режима сна и отдыха;
- постоянное физическое перенапряжение;
- длительное злоупотребление лекарственными препаратами;
- пищевые интоксикации;
- частый контакт с аллергенами (пыльца, шерсть, пыль, пух);
- недосыпание;
- умственное перенапряжение;
- сбои в работе органов желудочно-кишечного тракта;
- инфекционные заболевания;
- снижение иммунитета.
Считается, что риск пострадать от нейродермита выше, если человек очень часто и в больших количествах использует средства гигиены с синтетическим составом, а также пьет хлорированную воду.
Как во время лечения в домашних условиях, так и в целях профилактики, важно полностью исключить из своей жизни отрицательное воздействие всех этих факторов.
Классификация
Существует несколько разновидностей нейродермита и каждый вид патологии имеет свои особенности. Рассмотрим подробнее каждый из этих форм заболевания.
Ограниченная форма
Ограниченный нейродермит – это форма заболевания, при которой есть жалобы на сыпь только в четко ограниченной части кожного покрова.
При таком типе патологии очаги поражения сосредоточены в таких зонах:
- на шее;
- в паховой зоне;
- в области половых органов;
- в прианальной части;
- в локтевых ямках;
- под коленками.
Характер сыпи при такой форме патологии таков:
- очаги поражения четкой круглой формы;
- чаще симметричны;
- розового или коричневого цвета;
- кожа в этих местах сухая;
- края пораженного участка четко окрашены.
При очаговом нейродермите места поражения кожи не мокнут. Кожа краснеет, покрывается корками и чешуйками. Ощущается сильный зуд, усиливающийся в ночное время суток.
Диффузная форма
При диффузном нейродермите кожный дерматит протекает тяжелее. На теле человека образуются множественные поражения. Бывает нейродермит на руках, ногах, под коленками, в локтевых сгибах. Нейродермит на лице, в том числе на щеках, губах и носу из-за расчесов на короткое время может становиться мокнущим, однако без постороннего воздействия ранки быстро подсыхают.
Гипертрофическая форма
Гипертрофический нейродермит наиболее редкая форма патологии, при которой очаги поражения формируются на внутренней стороне бедра и в паху.
Пациенты отмечают выраженный зуд, инфильтрацию и лихенификацию кожи. Болезнь может осложняться бородавчатыми образованиями.
Другие формы заболевания
Намного реже встречается такой нейродермит:
- линеарный (локализуется в разгибах, между пальцами рук, выглядит как полосы);
- фолликулярный (папулы образуются вдоль устьев волосяных фолликул);
- депигментированный (кожа теряет пигмент и белеет);
- декальвирующий (поражает кожу, где есть пушковый волос, и приводит к его выпадению);
- псориазиформный (красные уплотнения с серебристыми чешуйками, основное место – голова и шея).
Какая бы форма патологии не возникла, ее необходимо диагностировать как можно скорее.
Симптоматика
Чтобы вовремя поставить диагноз, необходимо уметь распознавать первые признаки заболевания. Итак, нейродермит можно определить по таким симптомам:
- сильнейший зуд, усиливающийся в ночные часы;
- ощущения невозможно контролировать и пациент расчесывает кожу до образования мокнущих ран, что вызывает боль;
- после заживления кожа становится грубой;
- ткани постепенно покрываются сыпью, пупырышками и пятнышками.
Очаг воспаления различается по зонам. В центре пигментация кожи выражена сильнее, она плотнее. Рисунок ярче выражен. При образовании папул они обретают нездоровый блеск. Эти части кожи, как правило, пересушены и шелушатся.
Помимо поражения кожи могут развиваться общие симптомы. Среди них:
- общая слабость;
- повышенная усталость;
- снижение артериального давления;
- уменьшение массы тела;
- снижение уровня сахара в крови.
Некоторые пациенты отмечают сбои в работе внутренних органов. Чаще всего при нейродермите первая помощь может потребоваться лимфатическим узлам и надпочечникам.
При наличии нейродермита нередко проявляются сопутствующие заболевания, в особенности бронхиальная астма и контактный дерматит.
Течение нейродермита отличается сезонностью. Наиболее яркие проявления этой хронической патологии – в осенне-зимний период.
Диагностика
Диагностикой нейродермита занимается врач дерматолог. Как правило, постановка диагноза не является сложной. Для доктора важно дифференцировать данную патологию от чесотки, красного плоского лишая, от хронической формы экземы, некоторых грибковых поражений кожи.
Врач выслушивает, какие жалобы есть у пациента, опрашивает его о хронических заболеваниях родных, выдает направление на анализ крови на иммуноглобулины. Если кожа покрылась пустулами, необходимо провести бактериологический посев мазка.
Лечение заболевания
Чтобы избавиться от симптомов нейродерматоза, необходимо строго соблюдать рецепт врача.
Терапия направлена на устранение факторов, провоцирующих заболевание. Благодаря лечению грамотными методами можно быстро справиться с симптомами и вернуться к привычному образу жизни.
Общее лечение
Помимо применения медикаментозных средств, пациент должен учитывать следующие рекомендации:
- соблюдать строгую диету;
- исключить контакт с животными;
- не контактировать с кормом для животных, в частности, для рыбок;
- проводить регулярную тщательную уборку с увлажнением;
- убрать ковры и почистить все, что может быть местом обитания пылевых клещей;
- носить свободную одежду, чтобы она не растирала и не травмировала кожу;
- избегать ношения вещей, изготовленных из шерсти или синтетики;
- не принимать ванны и душ очень часто;
- стараться избегать стресса и переутомления.
Эти рекомендации помогут скорее выздороветь.
Медикаментозная терапия
При нейродермите любые лекарственные средства должен назначать только врач. Самолечение может быть опасным.
Как правило, назначают таблетки, оказывающие седативное воздействие. Это необходимо для нормализации работы нервной системы и улучшения общего самочувствия. Лечение народными средствами приветствуется. Положительное воздействие при нейродермите показывает настойка валерианы или пиона.
В процессе лечения могут применяться мази, успокаивающие кожу, а также местно антисептики для предотвращения присоединения бактериальной микрофлоры. Антибиотики назначаются только в этом случае. От нейродермита такие препараты не помогают, но могут оказать отрицательное воздействие на другие органы и системы.
В запущенных стадиях заболевания может быть рекомендован курс кортикостероидов. Важно понимать, что невозможно избавиться от проблемы только лишь с помощью народных способов или только лишь медикаментозно. Важен комплексный подход.
Обратившись к врачу в начале заболевания, можно не допустить развития клинической картины патологии и вовремя остановить нейродермит. Укрепляя организм, вполне реально предотвратить рецидивы патологии и сохранить свое здоровье.
Смотрите видео:
Поделитесь с друзьями и оцените публикацию.Вам не трудно, а автору приятно.
Спасибо.
Нейродермит: симптомы, фото, лечение нейродермита у взрослых

Нейродермит – это кожное хроническое заболевание неврогенно-аллергического типа, протекающее с периодами ремиссии и обострения.
В медицинской терминологии термин «нейродермит» впервые был использован в 1891 году. В то время данное название характеризовало патологический процесс, сопровождающийся первичным кожным зудом и расчесами.
В настоящее время нейродермитом называется заболевание, которое составляет примерно 40% от общего количества всех кожных поражений.
Важно
Чаще всего оно выявляется в детском возрасте, однако в пубертатном периоде (периоде полового созревания) при отсутствии других патологий исчезает самостоятельно.
Тем не менее, родители должны быть очень внимательны, так как при отсутствии адекватного лечения нейродермита могут развиться осложнения (изменение кожного рельефа, формирование уплотнений, а также вероятность присоединения инфекции).
В качестве профилактики нейродермита в детском возрасте специалисты рекомендуют неукоснительно придерживаться правил общей гигиены и режима грудного вскармливания. Вместе с тем для предотвращения развития патологического процесса у взрослых следует соблюдать профессиональную и ментальную (психологическую) гигиену.
Причины возникновения и развития нейродермита
- Наследственная предрасположенность.
- Стрессы, нервные расстройства и длительные негативные эмоции.
- Вредные производственные факторы.
- Длительное умственное напряжение и тяжелый физический труд.
- Патологии пищеварительной системы.
- Систематическое нарушение режима дня.
- Пищевая, лекарственная и другие виды интоксикации.
- Факторы внешней среды, провоцирующие развитие аллергических реакций (сухой корм для аквариумных рыбок, шерсть животных, шерстяные вещи, домашняя пыль, некоторые косметические средства, пуховый наполнитель подушек и одеял, цветочная пыльца, пищевые консерванты и некоторые продукты питания).
- Лекарственные препараты.
Только после того, как будет выяснена причина возникновения нейродермита, можно приступать к лечению заболевания.
Виды нейродермита
Нейродермит – это заболевание, которое имеет несколько видов, обуславливающих степень распространенности патологического процесса по кожным покровам пациента.
Ограниченный нейродермит
При развитии очаговой формы нейродермита пациенты жалуются на возникновение кожных высыпаний на ограниченном пространстве.
Как правило, в данном случае бляшки, состоящие из мелких папулезных образований, локализуются в области шеи, на обратной стороне колен, а также в локтевых ямках, в области ануса и половых органов. Чаще всего эти бляшки располагаются симметрично и имеют правильную овальную форму.
Их цвет может колебаться от розового до коричневого. В пораженных очагах кожные покровы сухие, инфильтрированные, с характерной лихенификацией (кожным рисунком). Периферическая часть пораженного очага пигментирована. Она постепенно переходит в здоровую, не измененную кожу.
В центре очага при обследовании можно выявить зону, которая состоит из папул величиной с булавочную головку (или чуть более). Папулы имеют блестящую поверхность и неправильные очертания.
При очаговом нейродермите (как и при других его формах) не наблюдается мокнутия. Патологические очаги, как правило, покрыты геморрагическими корками или серо-белыми чешуйками. После их отпадения остаются гипер- или депигментированные пятна. В ходе развития заболевания пациенты жалуются на зуд, который усиливается под влиянием раздражающих факторов, а также ночью.
Диффузный нейродермит
Диффузный нейродермит, или, как его еще называют клиницисты, атопический дерматит, это более тяжелая форма патологии, для которой характерно возникновение множественных очагов поражения.
Как правило, они локализуются на верхних и нижних конечностях (в подколенных впадинах и локтевых сгибах), а также на туловище. Вместе с тем диффузный нейродермит зачастую поражает область шеи, гениталии, область заднего прохода и лицо.
В данном случае очаги поражения представляют собой сливающиеся лихенифицированные и инфильтрированные кожные участки. Кое-где, помимо лихенификации возникают плоские блестящие узелки. Иногда у пациентов после расчесов наблюдается непродолжительное мокнутие.
Совет
Как следствие, очаги поражения могут инфицироваться, осложнившись лимфаденитом или пиодермией. Пациентов, страдающих диффузным нейродермитом, отличает отечность и гиперемия кожных покровов, зачастую покрытых мелкими чешуйками.
В том случае, когда заболевание развивается в детском возрасте, очаги поражения также могут возникать на волосистой части головы и вокруг глаз. В период полового созревания патологические проявления у детей зачастую стихают.
Гипертрофический нейродермит
Нейродермит Эрманна – это редкая форма патологии, при которой очаги поражения локализуются на внутренней поверхности бедер и в пахово-бедренных складках.
В данном случае у пациентов отмечается резко выраженная инфильтрация и лихенификация кожных покровов, и сильно выраженный зуд, имеющий приступообразный характер.
Нередко патологический процесс сопровождается возникновением бородавчатоподобных формирований (бородавчатый нейродермит Крейбиха).
Это патология, при которой очаги поражения локализуются преимущественно на разгибательных поверхностях рук и ног и имеют форму полос, иногда с бородавчатой или шелушащейся поверхностью.
Остроконечный фолликулярный нейродермит
При развитии данной формы заболевания папулы располагаются вдоль устьев волосяных фолликулов и имеют остроконечную форму.
Депигментированный нейродермит
Такая форма заболевания характеризуется возникновением в зонах поражения выраженной депигментации (частичной или полной потери пигмента тканями).
Декальвирующий нейродермит
Как правило, патологический процесс поражает участки тела, покрытые пушковым волосом, и сопровождается их выпадением.
Псориазиформный нейродермит
В данном случае очаги поражения представляют собой красные уплотнения, покрытые мелкими серебристо-белыми чешуйками. Чаще всего они локализуются на голове и на шее.
Симптомы нейродермита
К наиболее типичным признакам заболевания относят зуд, сыпь, шелушение, покраснение кожных покровов и невротические расстройства. Самым характерным симптомом нейродермита является возникновение сильного кожного зуда еще до появления высыпаний. Далее на коже постепенно формируются мелкие кожные узелки с блестящей поверхностью.
Вначале они по цвету не отличаются от нормальной кожи, а затем приобретают коричневато-розовое окрашивание. Через некоторое время узелковые формирования начинают сливаться, образуя сплошной, покрытый чешуйками или геморрагическими корками очаг с размытыми границами. Пораженный участок кожи приобретает синюшное или багровое окрашивание.
Вместе с тем в старых очагах зачастую наблюдаются депигментированные участки.
Следует подчеркнуть, что при нейродермите область распространения патологического процесса бывает разнообразной и зависит от его разновидности.
Обратите внимание
Чаще всего очаги поражения локализуются в паховой области, складке между ягодицами, в мошонке , на больших половых губах, в подколенных и локтевых сгибах, а также на шее.
При развитии заболевания происходит значительное снижение функции надпочечников, в связи с чем кожные покровы больного темнеют. Вместе с тем пациенты зачастую теряют массу тела, что весьма негативно сказывается на общем состоянии их организма.
Также отмечается снижение артериального давления, возникают жалобы на быструю утомляемость, слабость, апатию и повышенную нервную возбудимость. При проведении диагностического лабораторного исследования отмечается снижение уровня глюкозы в крови и уменьшение секреции желудочного сока.
В некоторых случаях нейродермит у взрослых может стать причиной развития лимфаденита (воспаления лимфоузлов), а это, в свою очередь, приводит к ухудшению работы многих органов.
Как правило, рецидивы заболевания возникают в холодное время года, а в летний период у пациентов, наоборот, отмечаются значительные улучшения в состоянии здоровья.
Следует отметить, что наибольшим страданиям подвержены лица, у которых очаги поражения локализуются на руках. Это связано с тем, что кисти рук более всего подвержены влиянию влаги и механическим воздействиям, усугубляющим течение патологического процесса.
Диагностика нейродермита у взрослых
Прежде всего, при постановке диагноза различные виды нейродермита дифференцируют от почесухи, красного плоского лишая, хронической экземы, грибовидного микоза, лимфатической эритродермии, крауроза вульвы и пр.
Также в обязательном порядке учитываются данные анамнеза (в том числе и семейного). Пациент подвергается визуальному осмотру, у него берут анализ крови (для определение уровня иммуноглобулина Е в сыворотке) и пробы с пораженного участка (при наличии пустул обязательно проводится бакпосев на микрофлору).
Следует отметить, что у людей, страдающих нейродермитом, уровень иммуноглобулинов класса Е в сыворотке крови повышен, а также у таких пациентов имеются существенные дефекты клеточного иммунитета, отмечается снижение количества Т-лимфоцитов, а в периферической крови выявляется повышенное количество эозинофилов.
Лечение нейродермита
Тактика лечения при нейродермите направлена на устранение нарушений, спровоцировавших развитие патологического процесса, а также на предупреждение рецидивов и пролонгирование ремиссий.
Общие терапевтические мероприятия
- Строгая диета, предусматривающая полное ограничение маринадов, пряностей, шоколада, острых и копченых продуктов, цитрусовых, какао, цельного коровьего молока, яиц, крепких мясных бульонов и пр.
- Запрет на нахождение в жилом помещении домашних животных, аквариумных рыб и цветущих растений (особенно, если выявлена сенсибилизация).
- Ежедневное проведение влажной уборки, а также отказ от ковров, в которых могут находиться пылевые клещи.
- По возможности одежда пациента, страдающего нейродермитом, должна быть просторной, дабы исключить возможное трение и давление. Синтетические и шерстяные вещи в данной ситуации противопоказаны.
- Обязательное условие для больного: полноценный сон, полное исключение переутомления и стрессовых ситуаций.
- Ограничение водных процедур.
Применение седативных и психотропных препаратов
Для того чтобы снизить вероятность развития невротических реакций, пациентам показан прием психотропных и седативных препаратов, транквилизаторов и антидепрессантов. Хотелось бы подчеркнуть, что из растительных препаратов специалисты рекомендуют использовать настойку корня валерианы или настойку пиона.
Санация очагов хронической инфекции
Это одно из наиболее важных условий, которое должно быть соблюдено в ходе комплексного лечения нейродермита.
Нормализация работы желудочно-кишечного тракта
В том случае, если у пациента, страдающего нейродермитом, выявлено нарушение функции пищеварительной системы, то в ходе лечения ему показан прием ферментативных препаратов (мезим форте, фестал, дигестал, панкреатин и пр.). При дисбактериозе кишечника назначаются пробиотики, а при тяжелых хронических формах нейродермита – гепатопротекторы.
Системные препараты, применяемые при лечении нейродермита
Главную роль в лечении данной патологии играют антигистаминные средства (Н-гистаминовые блокаторы).
К препаратам I поколения относят хлопирамин, мебгидролин, хлорфенирамин, прометазин, дифенгидрамин.
Терфенадин, астемизол и фексофенадин – это препараты II поколения.
В группу препаратов III поколения входят эбастин, цетиризин и лоратадин.
Вместе с тем при лечении нейродермита пациентам показан прием кетотифена (стабилизатор мембран тучных клеток) и ципрогептадина (блокатор гистаминовых рецепторов с антисеротониновой активностью).
Важно
В настоящий момент наибольшей популярностью пользуются препараты второго и третьего поколений, обладающие пролонгированным действием и не имеющие побочных эффектов на центральную нервную систему (нарушение быстроты реакции и координации движений, сонливость, заторможенность и пр.).
При обострении патологического процесса пациентам показано внутривенное введение 10% раствора глюконата кальция или 30% тиосульфата натрия. В том случае, если к острой форме нейродермита присоединяется вторичная бактериальная инфекция и развивается фурункулез, больным назначается антибактериальная терапия с применением антибиотиков широкого спектра действия.
В особо тяжелых случаях, при нарушении общего состояния и возникновении выраженной экссудации в течение непродолжительного времени и с большой осторожностью назначается лечение гормональными препаратами.
Вместе с тем не так давно в комплексной терапии нейродермита стали использоваться иммунные препараты, стимулирующие Т-лимфоциты (левамизол, тималин, тимоген, т-активин), а для поддержки В-клеточного иммунитета – препарат миелопид. Также многие специалисты и пациенты неплохо отзываются о циклоспорине. Это иммуносупрессор, который показан при терапии очень тяжелых форм нейродермита, не поддающихся лечению традиционными препаратами.
Также в обязательном порядке в период лечения пациенту проводится витаминотерапия с использованием витаминов А, В и Е.
Препараты для местного лечения нейродермита
Для местного лечения нейродермита в дерматологической практике используются различные примочки (борные, резорциновые, таниновые), а также пасты с дегтем, ихтиолом, нафталаном и пр.
В тяжелых случаях на пораженные участки кожи накладываются негалогенизированные кортикостероидные мази пролонгированного действия, которые не вызывают атрофии и истончения кожных покровов.
У таких препаратов минимум побочных явлений, в связи с чем их разрешают использовать даже при лечении маленьких детей.
Физиотерапевтическое лечение
Очень хорошо себя зарекомендовала при лечении нейродермита такая процедура, как светолечение (с использованием кварцевой лампы, УФО или селективной фототерапии). Селективная фототерапия, предусматривающая использование УФ-лучей с длиной волны 315-320 нм показана пациентам, страдающим нейродермитом, только в период ремиссии заболевания. Длительность курса лечения – 15-20 процедур.
Также в качестве физиотерапевтического лечения при нейродермите дерматологи рекомендуют криомассаж (использование жидкого азота) и облучение очагов поражения медицинским лазером.
Вместе с тем очень благотворно воздействует на организм пациентов санаторно-курортное лечение (побережье Черного и Мертвого морей).
Экстракорпоральная гемокоррекция
Это процедура, которая предусматривает обработку компонентов плазмы крови пациента, либо удаление из неё вредных продуктов, провоцирующих развитие патологического процесса.
Профилактика нейродермита
Для того чтобы предотвратить развитие нейродермита, специалисты рекомендуют проводить своевременное лечение детской экземы и атопического диатеза, а также постоянно поддерживать нормальное физическое и психическое самочувствие.
Кожные покровы необходимо постоянно оберегать от перегрева или переохлаждения, воздействия агрессивных веществ и прочих раздражителей.
Вместе с тем людям, склонным к развитию аллергических реакций рекомендуется исключить из своего рациона продукты питания, которые могут спровоцировать развитие и обострение патологического процесса, а также ограничить потребление углеводов и соли.
Нейродермит: симптомы и лечение у взрослых

Нейродермит представляет собой патологию, которая сопровождается характерными высыпаниями на кожных покровах.
У людей, которые столкнулись с этим недугом, очень портится внешний вид и ухудшается самочувствие.
Если больные своевременно обратятся в медицинские учреждения для консультации и получения адекватной помощи, то им удастся довольно быстро вылечиться или перевести заболевание в состояние стойкой ремиссии.
Как выглядит нейродермит?
Данное заболевание современная медицина классифицирует следующим образом:
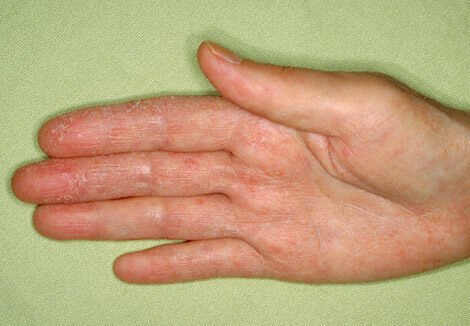
- Ограниченный. Очаги поражения чаще всего располагаются на промежности, шее, коленных и локтевых сгибах. По фото видно, что нейродермит на руках у взрослых проявляется в виде единичных бляшек, которые имеют овальную форму, уплотненную структуру и шероховатую поверхность. Центральная зона с очагами поражения окружается папулами, имеющими красноватый или розовый оттенок.
- Диффузный. При развитии этой формы патологии у пациентов на кожных покровах появляется большое количество очагов поражения. Их местом локализации являются: лицо, в частности зона глаз и ротовой полости, нижние и верхние конечности (особенно на сгибах), область груди и шеи. Изучая картинки можно заметить, что у пациентов сильно пересыхает кожа, на поверхности которой в период прогрессирования недуга появляются небольшие пузырьки. При обострениях у такой категории больных может из эпидермиса выделяться серозный экссудат.
Классификация
Современная медицина проводит следующую классификацию недуга:
| Форма нейродермита | Описание |
| Гипертрофическая | Местом локализации очагов поражения является область паха |
| Линейная | Очаги поражения локализируются на местах сгибов |
| Псориазоформная | Местом локализации патологических изменений являются кожные покровы в шейной зоне и в области головы |
| Фолликулярная | Очаги поражения размещаются в зоне роста волосяных фолликул (провоцируют их частичное выпадение) |
| Диффузная | Развивается чаще всего в юном возрасте на фоне индивидуальной непереносимости каких-либо продуктов |
| Очаговая | Чаще всего эта форма недуга диагностируется у мужской аудитории |
| Атопическая форма дерматита | Является разновидностью нейродермита, которая передается по наследству |
Клинические проявления
Нейродермит представляет собой хроническую кожную патологию, которая часто рецидивирует под воздействием провоцирующих факторов. Период обострения сопровождается сильнейшим зудом, из-за которого больные начинают на уровне рефлексов расчесывать очаги поражения.
В результате места с травмированной кожей начинают отекать, присутствующий на них эпидермис уплотняется, после чего на нем появляются папулы овальной формы. В большинстве случаев рецидивы случаются в демисезонное время года.
После перехода в состояние ремиссии у многих пациентов остаются высыпания на некоторых участках кожи, например, вокруг губ.
Причины
Нейродермит на лице и на других частях тела развивается под воздействием внутренних факторов.
Специалисты рассматривают в качестве причин появления этого недуга следующие патологические состояния:
- нарушения в работе эндокринной и нервной систем;
- плохую наследственность;
- стрессовые ситуации;
- неспособность организма адаптироваться к перемене климата;
- проживание в экологически неблагоприятном регионе;
- употребление в пищу некачественных продуктов;
- интоксикация;
- эмоциональное, интеллектуальное, физическое перенапряжение;
- нарушение обмена веществ;
- продолжительный прием медикаментов;
- нарушения в работе ЖКТ и т. д.
Симптомы нейродермита и лечение
Специалисты, прежде чем назначить медикаментозное лечение нейродермита у взрослых, изучают симптомы и выявляют спровоцировавшие недуг факторы. Данный вид кожной патологии на самой ранней стадии развития может себя никем не проявлять.
Со временем у пациентов появляется характерная симптоматика:
- пересыхают кожные покровы;
- начинается сильнейший зуд;
- на коленных и локтевых сгибах, а также на других частях тела, появляются папулы;
- больные становятся эмоционально нестабильными;
- на пустом месте появляется раздраженность;
- развиваются депрессии;
- в крови может снижаться уровень сахара;
- нарушаются пищеварительные процессы и т. д.
Диагностические мероприятия
Чтобы диагностировать нейродермит специалист проводит визуальный осмотр пораженных участков кожного покрова. На сегодняшний день не существует каких-либо специальных диагностических мероприятий для выявления этого недуга. Дерматолог может направить пациента на лабораторное исследование крови.
Если результат покажет повышенное содержание эозинофилов, то значит, первичный диагноз будет подтвержден клинически. Также биологический материал больного может изучаться специалистом под микроскопом.
В обязательном порядке проводится дифференцирование нейродермита с другими кожными патологиями, имеющими схожую симптоматику.
Медикаментозная терапия
Перед тем как специалист назначит больному консервативный курс терапии, он должен выявить все факторы, которые спровоцировали развитие недуга. После этого разрабатывается план лечения, который включает:
- Выявление аллергенов посредством проведения специального тестирования.
- Устранение сопутствующей симптоматики.
- Комплексную терапию основного заболевания.
- Оздоровление пациента, укрепление его иммунитета.
- Проведение профилактических мероприятий.
Дерматологи при проведении комплексной терапии нейродермита могут применять следующие медикаменты:
- Группа энтеросорбентов. Пациентам часто назначаются такие лекарственные средства: Полифепан, Энтеросгель, Активированный уголь. Они могут иметь форму геля, либо порошкообразную структуру. Проникая в организм больного, они начинают связывать все вредные вещества, после чего обеспечивают их довольно мягкое выведение.
- Группа диуретиков. Специалисты чаще всего прописывают пациентам таблетки Леспефлана, Гигротона, Верошпирона. Присутствующие в таких лекарствах активные вещества очищают организм и запускают процессы обновления лимфы. Такие медикаменты вместе с мочой выводят из организма аллергены.
- Группа антибиотиков. У некоторых больных нейродермит имеет бактериальную природу, поэтому для борьбы с инфекцией им необходимо пропить курс антибиотиков. Такой категории пациентов лекарства этой группы назначаются после проведения анализа, позволяющего определить устойчивость патогенной микрофлоры к тому или иному препарату.
- Группа иммуномодуляторов. Больным прописываются такие медикаменты для укрепления иммунитета. В большинстве случаев назначаются таблетки Ликопида, Кагоцела, Иммунала.
Наружная терапия
При комплексной терапии нейродермита специалисты задействуют лекарственные средства, которые предназначены для наружного нанесения на пораженные участки кожи. Дерматологи рекомендуют такой категории больных два вида медикаментов:
- Группа кортикостероидных мазей. Например, терапия проводится мазями «Оксикорта», «Гидрокортизона», «Синалара». Такие медикаменты обладают широким спектром действия, способны тормозить процесс разрастания тканей, снимают отечность и устраняют зудение. Из-за большого количества побочных эффектов такие лекарственные средства можно применять только по назначению дерматологов, которые будут контролировать процесс терапии.
- Группа кератопластических мазей. Например, Серная, Цинковая, Дегтярная. Такие медикаменты оказывают смягчающее действие, благодаря чему быстрее проходит процесс отшелушивания.
Физиопроцедуры
Людям, которым была диагностирована эта форма кожной патологии, рекомендуется курсами проходить специальные физиопроцедуры. Хороший эффект достигается после прохождения магнитной или лазерной терапии.
Также дерматологи назначают сеансы ультрафиолетового облучения, которые помогают улучшить состояние кожных покровов.
Пациентам рекомендуется принимать ванны, наполненные травяными отварами, которые будут оказывать целебное воздействие на пораженный эпидермис.
Народные рецепты
Многие дерматологи включают в схему лечения нейродермита народные рецепты, которые задействуются параллельно с медицинскими препаратами и наружными лекарственными средствами. Прежде чем применить какой-либо «дедовский» метод больные должны получить консультацию у специалистов, так как на некоторые целебные травы у них может наблюдаться индивидуальная непереносимость.
Если у пациента не было выявлено противопоказаний, то он может задействовать в качестве дополнительной терапии следующие рецепты:
- В отдельной посуде смешиваются следующие компоненты: березовый деготь, пчелиный воск, жир гуся. После этого они доводятся на маленьком огне до кипения и остужаются. После загустения целебное средство можно применять для наружной обработки пораженных участков эпителия.
- Растапливается свиное сало (0,5кг), процеживается. В полученный жир добавляется сера (250г). Все компоненты перемешиваются, и после загустения мазь может задействоваться для наружной терапии.
- В пиалку выдавливается детский крем (1ст.л.), к которому добавляется сок чистотела (0,5ст.л.). После перемешивание средством можно проводить обработку очагов поражения.
- Для наружной обработки можно задействовать травяные отвары и настои.
Все приготовленные собственноручно мази, а также приобретенные в аптеках лекарственные средства, необходимо наносить только на подготовленные кожные покровы. Очаги поражения предварительно моют с мылом и просушивают. Перед первым нанесением целебных средств нужно провести пробу, на предмет развития аллергических реакций. Если проявится негативная реакция, то это средство нельзя применять.
Чем лечить нейродермит у взрослых – фото, мазь, лечение, симптомы на руках, на ногах

Заболевания, которые связанны с воспалениями на коже, не дают покою человеку, который предрасположен к этому.
Кроме этого, возникают комплексы, раздражение и боль при банальном процессе надевания вещей. В настоящей статье мы поговорим о нейродермите у взрослого человека.
Что такое нейродермит?
Нейродермит – болезнь, которая имеет хронический характер. Все проявления этого заболевания похоже на дерматит и может осуществляться в любом возрасте и в разное время года. Отличительной особенностью является распространение сыпи и покраснения вместе.
На то, какое высыпание или покраснение будет влиять:
При этом заболевании присутствует несколько стадий, с которыми она может протекать:
- Сложная – длительное обострения, которые происходят очень часто. Практически каждый месяц и сопровождается сильным зудом и краснотой, что вылечить невозможно без обращения в больницу. Длительность – две недели.
- Средняя – один раз в квартал. Выражена болезнь отчетливо и длиться около недели.
- Легкая – редкие обострения длительностью 2-3 дня, при эффективном курсовом лечении.
Симптомы и причины заболевания у взрослых
Симптомы заболевания делаться на два типа:
- Внешние:
- Гиперпигментация – тогда, когда место кожи выделяется от основного по цвету. Может локализоваться не только на одном участке кожи;
- Образование корочек;
- Лишай
- Многочисленные болячки с жидким внутреннем составляющим;
- Краснота;
- Зуд;
- Отшелушивание кожи;
- Высыпание;
- Ксероз.
- Внутренние:
- Вялое состояние;
- Сонливость.
Причины возникновения нейродермита у взрослых
Основные причины:
- Факторы, связанные с профессиями;
- Недостаток витаминов;
- Чрезмерное потребление спиртных напитков;
- Интоксикация;
- Контакт со средствами, веществами, которые вызывают аллергическую реакцию;
- Курение;
- Продолжительны нагрузки;
- Болезнь желудочно-кишечного тракта.
- Голодание;
- Стресс.
- Профессиональные. Нарушение в режиме труда и отдыха.
Внешние факторы тоже имеют значение в аллергической реакции:
- Шерсть животных;
- Цветы;
- Цитрусовые;
- Сладкое.
Какие факторы провоцируют возникновение болезни?
Факторы риска:
- Эндогенные — это внутренние факторы:
- Наследственность, учеными еще не опровергнут тот факт, что болезнь передается из поколения в поколение;
- Нарушение в работе эндокринной системы;
- Расстройство в работе нервной системы;
- Заболевание кожи.
- К внешним – экзогенным относятся:
Виды нейродермита у взрослых
Данное заболевание выражается в нескольких видах:
- Диффузный.
- Псориазиформный. Мелкие пятна с чешуей. Возникает на голове, лице, шеи.
- Ограниченный.
- Декальвируюий. Покрывает места с волосяным уплотнением.
- Гипертрофический. Редкая форма, находится на поверхности бедер внутри и зоны бикини.
- Депигментированный. Пятна, которые отличаются от остального тела по цвету кожи.
- Линеарный. Образуются болячки на сгибе рук и ног.
Ограниченный нейродермит
Пятна размером с рублевую монету овальной форы, симметрично расположенные. Цвет может меняться от светло – розового, до темно-коричневого.
Фото
Диффузный нейродермит
Характерными свойствами является появление болячек на ногах и руках. Часто вместе с вышесказанным возникает покраснения в области шеи, лица. Если болезнь возникает у ребенка, то может ещё и в голове происходить мокрые болячки.
Фото
Места локализации заболевания
Это заболевание располагается в разным местах при определенном виде. К ним относятся:
- Волосяные покровы;
- Шея;
- Складки рук, ног;
- Руки и ноги;
- Лицо;
- Внутренняя сторона бедер;
- Область паха.
На голове
Данная болезнь располагается на голове, под волосяным покровом. Болезнь в этом месте очень сложно поддается лечению, даже после избавления от такой болезни волосы замедляют рост. Мыть голову запрещено, так как болезнь может развиваться дальше.
На руках
К сожалению, болезнь место, которой находится на руках сложная. Так как руки тщательно тянется мыть в воде, что замедляет выздоровление.
На ногах
Поражение кожи на ногах сопровождается:
- Быстрым распространением по всей кожи;
- Зачастую располагается внутри ног и на сгибах, это позволяет чувствовать боль и повышенную чувствительность, а также зуд.
Лечение нейродермита у взрослых
Избавиться от такого рода болезни можно:
- Местными препаратами;
- Диетой;
- Физиотерапией;
- Народными методами.
Примечание! Метод подбирается индивидуально, после осмотра иммунолога- аллерголога. Доктору необходимо точно убедится, что конкретно вызывало такую реакцию организма. После этого уже выбирают непосредственно метод лечения каждому человеку.
Лечение включает в себя:
- антигистаминные препараты;
- гормональные противовоспалительные препараты;
- антибиотики;
- иммунодепрессанты;
- цитостатики;
- фототерапия;
- иммунотерапия.
Использовать непосредственно на кожу:
- гормональные противовоспалительные мази и крема;
- негормональные иммуносупрессоры.
Для постановки диагноз доктору необходимо:
- Собрать полную «картину» о человеке:
- Выявить заболевания, которыми болел и болеет;
- Их обострения;
- Аллергические реакции;
- Перечень заболевания инфекционного характера.
- Определение работы сосудов;
- Анализ крови и кала;
- Иммунограмма;
- Консультация у психолога.
Поговорим о каждом способе лечения отдельно.
Местное лечение препаратами
Местное лечение, можно сказать по-другому наружное лечение. Много средств, которые при правильном использовании поможет избавиться от такой болезни:
- Гормональные крема и мази:
- Адвантан – снимает покраснения на кожи и увлажняют её. При грудном вскармливании, беременности и деткий возраст до 3 лет – препарат противопаказан.
- Предникарб – антибактериальное средство, предназначенное для рук и ног. При беременности и до достижения возраста 1 года у детей, использовать запрещено. Использовать мазь необходимо от 2 недель до 30 дне, зависит от индивидуального случая.
- Тримистин – лечит нейродермит, путем заживления болячек. Мазью необходимо пользоваться 2 раза в день.
- Негормональные крема:
- Бепантен, с помощью содержащего в нем пантенола происходит заживление трещин и увлажнение кожи. Мазать нужно 2 рада в сутки.
- Радевит – убирает зуд и залечивает ожоги.
- Цинокап – подходит для использования беременным и детям. Наносить на проблемные участки кожи 3 рада в сутки.
- Гистан – антибиотик с противовоспалительными свойствами.
Физиотерапевтические процедуры
Одним из немаловажных аспектов в лечении нейродермита является лечение светом. Перед назначением необходимо также посещение доктора, где он назначит количество процедур, которые напрямую зависят от степени тяжести болезни. УФО может назначаться от 10 до 15 сеансов.
Процедура проходит так:
- Человек приходит в специально оборудованный кабинет;
- На все очаги возникновения болезни накладывают световые лампы;
- Никакого чувства боли при этой процедуре не существует. После 3-5 минут человек встает и продолжает заниматься своими делами.
- Единственным минусом являет, запрет выходить на улицу после УФО. Необходимо немного дать остыть своему телу.
Народные методы
- Дома можно приготовить мазь самостоятельно.
Ингредиенты:
- Вазелин;
- Прополис;
- Мумие.
Вазелин нагреть, добавить туда в соотношении к вазелину 1/5 часть прополиса и 1/3 мумие. Размешать и оставить остывать в темном помещении. Мазать 2 раза в день каждое место локализации.
Отметим! Мумие обладает противомикробным действием и устраняет болевые ощущения. Прополис является отличным анальгезирующим средством и принимает активное участие в регенерации пораженных клеток.
- Также примочки из трав, будут точно не лишние.
На 0,5 литрагорячий вода кладут 10 ложек сухих трав. Их заливают кипятком и настаивают около 10 часов. Для приготовления такого средства нужны следующие растения: ромашка, мята, душица, зверобой.
- Компресс из голубой глины
Ингредиенты:
- 50 грамм глины,
- 50 грамм соли;
- 5 грамм воды.
Полезно знать! В воде растопить соли и добавить глину. Тщательно вымешать и полученную массу накладывать на больное место и накрывать целлофаном на 5-7 минут.
Соблюдение диеты
Диета при заболевании является неотъемлемой частью. Увеличить потребление таких продуктов необходимо:
- Зелень;
- Овощи, за исключением красного и оранжевого цвета;
- Фрукты за исключением цитрусовых;
- Мясо;
- Молочные продукты;
- Травяной чай, зеленый чай.
Запрещено употреблять:
- Спиртное;
- Фаст-фуд;
- Полуфабрикаты;
- Шоколад;
- Сахар;
- Мед.
Меры профилактики заболевания
Рекомендации по профилактики:
- Кушать только правильные продукты, даже если у вас нет аллергии вообще;
- Занятие спортом 1 раз в неделю на протяжении 1 часа, утренняя зарядка каждый день – 10 минут;
- Объективно оценивать уровень своего иммунитета.
- Использовать пропорциональный режиму работы отдых;
- Не нервничать.
Происхождение нейродермита ещё не выяснено, но есть причины, которые могут влиять на его появление. Если есть симптомы болезни, которая похожа на эту, необходима незамедлительная помощь врача в назначении лечения. Болезнь на ранней стадии вылечить гораздо легче, чем в тяжелой стадии.
Отметим! Кроме тех методов лечении, которые были вышеперечисленны, эта болезнь поддается лечению на морском побережье. Данная мера поможет укрепить результат и отодвинуть ремиссию на максимально далекий план. Необходимо беречь свое здоровье и прислушиваться к своему организму, если он хочет есть — необходим перекус, если спать – нужно отдохнуть.
Практикующий врач—косметолог, дерматолог, венеролог, инфекционист, трихолог. Стаж 9 лет. Доктор высшей категории и специалист сайта skindiary.ru. Помогает людям при кожных заболеваниях, проблемах с ногтями и волосами, имеющих различную этиологию и генез.
Нейродермит у взрослых: как и чем лечить? Ссылка на основную публикацию
Нейродермит у взрослых: как и чем лечить?

Нейродермит является дерматологическим заболеванием, которое зачастую обретает хроническую форму. По большей части ему подвержены дети, но в группе риска может оказаться любой человек вне зависимости от пола и возраста. В предлагаемой статье будут рассмотрены основные формы и причины данного недуга, а также возможные методы проведения диагностики и лечения.
Что такое нейродермит?
Нейродермит относится к числу дерматологических кожных заболеваний, протекание которых сопровождается воспалительными процессами. Большинство пациентов впервые переносят данный недуг еще в детском возрасте, после чего их на протяжении жизни могут мучить рецидивы, обычно носящие сезонный характер. Иногда отмечается полное излечение в период полового созревания.
ВРАЧИ РЕКОМЕНДУЮТ!
Дерматит – это высыпания в виде пузырьков, шелушение, дискомфорт, зуд, жжение и прочее. Причины могут быть разными, в зависимости от которых выделяется несколько разновидностей дерматита, например, инфекционный, аллергический, атопический, пищевой и т.д.
В состав крема входят исключительно природные компоненты, среди которых продукты пчеловодства и растительные экстракты. Высокая эффективность, практически отсутствуют противопоказания и минимальные риски побочных явлений.
Потрясающие результаты лечения этим препаратом проявляются уже в первые недели применения. Рекомендую.
Читать далее »
Причины возникновения нейродермита у взрослых
На сегодняшний день специалисты выделяют следующие основные факторы, которые могут способствовать возникновению данного заболевания:
- Наследственные факторы, определяющие генетическую предрасположенность к нейродермиту.
- Отсутствие полноценного и сбалансированного рациона, нарушенный дневной ритм, частые недосыпания.
- Тяжелая трудовая деятельность, которая негативно сказывается на состоянии здоровья в целом.
- Длительное нахождение в депрессивном состоянии, слишком частое перенесение стрессов.
- Отравление организма различными ядовитыми веществами, которые вырабатываются в нем в результате протекания патологических процессов.
- Наличие заболеваний, нарушающих процесс функционирования пищеварительной системы.
- Наличие опасных инфекций и иных заболеваний в хронической форме.
- Общее ухудшение состояния иммунной системы.
- Изменения в организме, носящие нейрососудистый или нейроэндокринный характер.
- Нарушение естественного метаболизма.
Провоцирующие факторы
Иногда на человека и его организм оказывается внешнее воздействие, многие подобные факторы могут провоцировать возникновение нейродермита, к ним можно отнести:
- Реакция организма на декоративную косметическую или различные средства для ухода за собой.
- Последствия приема некоторых сильнодействующих фармакологических препаратов.
- Аллергическая реакция на некоторые продукты питания, консерванты, шерсть, сухие и сыпучие корма для домашних животных, цветочную пыльцу или перьевые наполнители постельного белья.
ВРАЧИ РЕКОМЕНДУЮТ!
Крем однозначно эффективное средство для борьбы со всеми видами грибковых поражений как на коже так и на ногтях.
Он не только устраняет патогенных дерматофитов, возбудителей эпидермикозов и трихомикозов, но и восстанавливает защитные функции кожи. Эффективно устраняет зуд, шелушение и раздражение с первого применения.
Читать далее »
Виды нейродермита у взрослых
Существует классификация, в соответствии с которой выделяются следующие виды нейродермита:
- Гипертрофическая форма, при которой поражения кожного покрова носят опухолевой характер, чаще всего они локализуются в области половых органов.
- Псориазиформный нейродермит отличается наличием нескольких очагов с уплотненной структурой, чаще всего расположенных в области шеи или головы. От них идет распространение поражения в виде небольших чешуек, покрывающих кожу.
- Линейная форма характеризуется поражением участков изгиба рук или ног, обычно в этих областях возникают полосы.
- Декальвирующая форма поражает только волосистые участки тела, которые при этом подвергаются постепенному облысению.
- Фолликулярная форма так же, как и предыдущая разновидность, поражает только волосистые участки тела. При этом на них возникает кожная сыпь в виде небольших пузырьков.
Все виды нейродермита можно поделить на две большие группы, отнеся их к диффузному или ограниченному типу.
ВАЖНО ЗНАТЬ!
Шокирующая статистика – установлено, что более 74% заболеваний кожи – признак заражения паразитами (Аскарида, Лямблия, Токсокара).
Глисты наносят колоссальный вред организму, и первой страдает наша иммунная система, которая должна оберегать организм от различных заболеваний. Е.
Малышева поделилась секретом, как быстро от них избавиться и очистить свою кожу, оказывается достаточно… Читать далее »
Ограниченный нейродермит
Ограниченный нейродермит поражает только локальные участки тела и имеет четкие границы, за пределы которых он не распространяется. Развитие обычно происходит при наличии наследственного и аллергического фактора, прогноз в большинстве случаев положительный, если было своевременное обращение за профессиональной медицинской помощью.
Иногда выделяется еще и диссеминированный подвид, для которого характерно наличие нескольких участков поражения ограниченным нейродермитом, объединенных в единый очаг.
Фото
Для наглядности ниже демонстрируется фотография показывающая, как выглядит ограниченный нейродермит, поражающий различные участки тела:
Диффузный нейродермит отличается от предыдущей разновидности отсутствием локализации, одновременно могут быть поражены самые разные участки тела.
В таком случае прогноз в большинстве случаев неблагоприятный, поскольку заболевание очень быстро прогрессирует, тяжело поддается лечению даже при своевременном обращении к специалисту, к тому же зачастую сохраняется высокая степени риска возникновения рецидивов.
Фото
Ниже приводится фотография, которая наглядно демонстрирует внешние проявления диффузного нейродермита:
Типичные места локализации
Различные формы нейродермита могут поражать различные участки тела, некоторые закономерности, касающиеся его локализации, рассмотрены ниже.
На руках
Руки чаще всего подвержены поражениям, в большинстве случаев они наблюдаются на запястьях и в области локтевых суставов. Это может быть признаком как диффузного, так и ограниченного нейродермита в зависимости от того, имеются ли иные очаги поражения.
Другие особенности рассмотрены ниже:
- С запястий поражение зачастую перемещается в сторону ладоней, после чего рисунки на них становятся более выраженными.
- Зачастую ощущаются болезненные ощущения при сгибании рук, а также во время мытья пораженных участков.
- Использование гелей для душа или любых средств с увлажняющим эффектом способно усугубить ситуацию, обострив имеющуюся симптоматику.
- Нейродермит, поражающий руки, очень часто обретает хроническую форму, и поражения на этих участках могут возникать и в дальнейшем.
На ногах
Ноги также очень часто подвергаются поражениям, что может быть признаком диффузного или ограниченного нейродермита. В большинстве случаев внешние проявления наблюдаются в области колен или стоп, остальные особенности такие же, как у нейродермита на руках.
Распространенная кожная болезнь ног — варикозный дерматит. Тут вы найдете статью на тему фото дерматита на ногах.
На голове
Очаги поражений зачастую находятся на голове, при этом могут наблюдаться следующие варианты:
- Фолликулярный или декальвирующий нейродермит поражает исключительно волосистую часть головы.
- Иные формы нейродермита могут поражать кожный покров лица.
- Очаги также могут располагаться на шее, откуда поражение распространяется дальше по телу.
Появление признаком нейродермита на лице обычно сопровождается следующими явлениями:
- Сыпь, поражающая кожный покров лица, обычно отличается бледными оттенками.
- Параллельно могут наблюдаться заболевания, поражающие желудочно-кишечный тракт или дыхательную систему.
- В большинстве случаев поражения быстро распространяются, и нейродермит становится сплошным.
- Распространенными осложнениями являются воспаление лимфатических узлов или попадание сторонних инфекций в очаги.
- Пораженные участки сильно зудят, зачастую с течением времени они превращаются в раны с отеками, которые начинают мокнуть, что повышает риск инфицирования.
Истории наших читателей!
“Я страдала от дерматита. Руки и лицо были покрыты мелкими пятнами и трещинами. Что я только не пробовала, препараты помогали только на время. Коллега посоветовала заказать этот крем.
Наконец, благодаря крему я полностью избавилась от проблемы. После третьей процедуры исчезли жжение и зуд, а через 4 недели пропали признаки дерматита. Я очень довольна и рекомендую использовать этот крем всем людям, страдающим от проблем с кожей.”
Читать далее »
Истории наших читателей!
“Крем применяла в комплексной терапии от грибка ногтей и пальцев ног. Изнуряющий зуд прошел и вообще перестал беспокоить. Втирается в пальцы ног легко. Главное, чтобы кожа при этом была сухой.
Ногти уже после месяца применения стали светлее, пропал желтый цвет и прошло уже начавшееся расслоение. Результатом я очень довольна. Грибка будто и не было.”
Читать далее »
Симптомы нейродермита у взрослых
Ограниченный и диффузный нейродермит обладает схожей симптоматикой, которая обычно заключается в следующем:
- Образование на кожном покрове характерных бляшек.
- Повышенная сухость кожного покрова, что делает ее более грубой и постепенно приводит к сильному шелушению.
- Появление нестерпимого зуда, который зачастую обостряется в вечерние или ночные часы.
- Появление бессонницы.
- Потеря аппетита.
- Возникновение состояния вялости, слишком быстрая утомляемость даже после полноценного сна, повышенная раздражительность без объективных причин.
- Покраснение глаз.
- Отек и раздражения ротовой полости и слизистых оболочек носа, что зачастую приводит к возникновению насморка.
Диагностика
Поставить соответствующий диагноз может только квалифицированный специалист, поскольку нейродермит имеет сходство с псориазом и некоторыми другими дерматологическими заболеваниями.
Диагностикой обычно занимается дерматолог, иммунолог или аллерголог, отличить нейродермит от иных заболеваний можно по мономорфной сыпи и возникновению сильного зуда еще до первого появления внешних симптомов.
В наиболее сложных ситуациях, когда нет возможности поставить точный диагноз, могут быть назначены следующие исследования:
- Взятие анализа крови.
- Взятие частиц тканей и кожного покрова для исследования в лабораторных условиях.
Лечение
Наибольшей эффективностью отличается комплексное лечение заболевания, которое включает в себя:
- Прием фармакологических препаратов.
- Использование средств для местной обработки.
- Прохождение физиотерапевтических процедур.
- Соблюдение особого диетического комплекса.
- Соблюдение мер предосторожности в период реабилитации.
Курс лечения может быть назначен только специалистом, который определяет целесообразность определенных мер в каждом случае с учетом его индивидуальных особенностей и состояния здоровья пациента.
Диета
Вне зависимости от особенностей назначенного курса обязательным условием является соблюдением диетического комплекса.
В соответствии с ним из рациона должна быть исключена следующая пища и напитки:
- Цельное коровье молоко.
- Цитрусовые плоды.
- Грибы.
- Клубника, темные сорта винограда, бананы, малина, персики, абрикосы, хурма, киви, облепиха, ананас.
- Морковь, свекла, тыква.
- Любые орехи.
- Алкогольная продукция.
- Продукты, содержащие консерванты, красители и стабилизаторы вкуса.
- Мед.
- Куриные яйца.
- Соя.
- Морская рыба, любые морепродукты.
- Шоколад и любые кондитерские изделия и сладости.
- Мясные субпродукты.
- Бобовые культуры.
- Пряности, острые специи и приправы.
- Какао, крепкий кофе.
- Крепкий чай.
- Манная крупа.
Основу рациона могут составлять следующие продукты, на употребление которых не накладывается никаких ограничений:
- Различные виды разрешенных круп.
- Кисломолочные продукты натурального происхождения.
- Мясо с пониженным показателем жирности.
- Свежая зелень, капуста, светлые сорта тыквы и кабачков.
- Груши, светлые сорта яблок, красная смородина.
- Сок из зеленых яблок, в равных пропорциях смешанный с водой.
- Сливочное масло.
- Подсолнечное и оливковое масло.
- Нежирные сорта сыра, в которые не добавляется специй.
- Диетические хлебцы, несладкой печенье, несдобный хлеб, сухари и сушки.
- Некрепкий чай, желательно без добавления сахара.
Мази
Важной частью терапии является применение различных мазей, чаще всего специалисты назначают следующие препараты:
- «Бепантен» или любые аналоги данной мази. Она снимает чувство зуда и ускоряет процесс регенерации поврежденных тканей и кожного покрова. Также применяется при дерматите. Здесь вы можете посмотреть фото дерматита на руках.
- «Гистан» имеет полностью натуральный состав, который позволяет избавляться от чувства зуда и устранять шелушение кожного покрова.
- «Эплан» является мазью, которая обладает целым комплексом полезных свойств: антисептическое воздействие для уменьшения риска инфицирования, снятие воспалений, устранение зуда, ускорение процесса восстановления поврежденных участков.
- «Адвантан» представляет собой мазь гормонального типа, это один из наиболее действенных препаратов в своем классе. Обычно он назначается в наиболее сложных или запущенных ситуациях.
- «Преднизолон» является еще одной гормональной мазью, которая устраняет аллергическую реакцию и снимает зуд.
Преднизолон также используется и в обрабатывании зараженных стрептококками участков кожи. В другой статье вы можете подробно прочитать, что такое стрептодермия у детей и взрослых.
Системные препараты
Не меньшее значение имеют и системные препараты, в разных случаях для лечения нейродермита могут быть назначены следующие средства:
- «Фестал», «Мезим Форте» и иные ферментативные средства назначаются при наличии проблем с пищеварительной системой, которые приводят к возникновению нейродермита или являются его следствием.
- Пробиотики назначаются при выраженном дисбактериозе кишечника.
- Гепатопротекторы предназначены для нормализации функционирования печени, они назначают на поздних стадиях заболевания или при лечении нейродермита в хронической форме.
- Антигистаминные препараты являются обязательной частью терапии, обычно назначается один из следующих препаратов: «Хлопирамин», «Астемизол» или «Эбастин».
- «Кетотифен» в таблеточной форме зачастую назначается для блокировки гистаминовых рецепторов.
- 10% раствор глюконата кальция, применяется для внутривенного введения.
- Витаминные комплексы, содержащие витамин A, B и E.
Профилактика
Профилактические меры, которые позволяют минимизировать вероятность возникновения нейродермита, должны приниматься еще в раннем возрасте, они включают в себя:
- Грудное вскармливание.
- Соблюдение диетических комплексов, исключение из рациона потенциально опасных и вредных блюд.
- Своевременное лечение всех возникающих заболеваний.
- Употребление здоровой пищи, в первую очередь свежих фруктов, овощей и зелени.
- Дополнительный прием витаминов в случае возникновения необходимости.
- Исключение стрессовых ситуаций и любых факторов, способных травмировать психику.
Подводя итоги, можно отметить, что прогноз зависит не только от своевременного обращения к специалисту и лечения заболевания, но и его формы. Однако, как показывает практика, даже при диффузном нейродермите и неблагоприятном прогнозе очень часто после 30 лет наблюдается регресс основной симптоматики, а рецидивы становятся более редкими или полностью исчезают.
(2